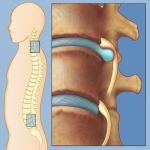
Межпозвоночная грыжа — это не самостоятельное заболевание, а результат развития широко известной болезни — остеохондроза позвоночника. Появляется она, когда часть межпозвоночного диска (отвечающего за гибкое соединение позвонков) выталкивается в спинномозговой канал через трещину в фиброзной оболочке и давит на спинномозговой нерв.
- Особенности операции по удалению грыжи позвоночника
- Почему болит поясница?
- Причины и признаки возникновения грыжи
- Можно ли заниматься йогой при грыже?
- 1.1 В каких случаях нельзя?
- 1.2 Какой эффект дадут регулярные занятия?
- 1.3 Сколько и как часто нужно заниматься?
- Примерные сроки возобновления занятий физкультурой и спортом после некоторых заболеваний и травм (от начала посещения образовательного учреждения).
- После постановки диагноза
- Классификация
- По локализации
- В зависимости от размера
- По механизму возникновения
- Хирургическое лечение без операции
- Симптомы грыжи межпозвоночного диска
- Шейного отдела позвоночника
- Грудной / поясничный отдел позвоночника
- ЛФК для поясничного отдела позвоночника
- Какой аппарат лучше выбрать?
- Кому противопоказана мануальная терапия
Особенности операции по удалению грыжи позвоночника
Применяемая малоинвазивная методика обеспечивает эффективное сокращение размеров грыжевого образования. Она не сопряжена с рисками возникновения осложнений ни в ходе вмешательства, ни после его окончания. Процедура не накладывает серьезных ограничений на привычный образ жизни человека и не требует длительной реабилитации.
При этом эндоскопия грыжи позвоночника дает возможности для:
- Устранения болей различной степени выраженности
- Нормализации функций мочевого пузыря и кишечника
- Восстановления полноценной работоспособности спинного мозга
- Улучшения тонуса мышц
- Обеспечения стабильности позвоночного столба
Суть методики заключается в удалении только той части межпозвонкового диска, которая вышла за его пределы (анатомические рамки). Операция занимает не более часа и выполняется под спинномозговой или общей анестезией.
Для проведения вмешательства используется специальное оборудование – эндоскопическая установка. Она обеспечивает удобство манипулирования инструментами и качественное изображение операционного поля. Это повышает точность всех действий хирурга во время основных манипуляций.
К преимуществам эндоскопического удаления грыж относят:
- Небольшой разрез. Обычно он имеет длину не более 2 сантиметров
- Предельно сокращенный срок госпитализации
- Возможности для удаления одновременно двух и более грыжевых выпячиваний
- Небольшую продолжительность вмешательства
- Отсутствие осложнений (в большинстве случаев)
Ходить пациенту разрешают уже спустя 1-3 часа после завершения операции.
Важно! Эффективность методики во многом определяется правильностью проведения вмешательства и опытом врача. Именно поэтому следует всегда обращаться к спинальным хирургам, располагающим необходимыми навыками и знаниями. Они успешно выполнят даже операции на шейном отделе позвоночника, которые считаются самыми сложными с точки зрения технической реализации.
Результаты эндоскопии оцениваются спустя 1,5-2 месяца. Большая часть больных отмечает улучшения сразу же. Окончательно все симптомы исчезают к моменту оценки результатов.
- Йога при грыже поясничного отдела …
- Йога при грыже пояснично-крестцового …
- Йога при грыже поясничного отдела …
- Йога при грыже пояснично-крестцового …
Почему болит поясница?
Боль в пояснице неизбежно появляется после длительной работы в наклонной позе, поднятия тяжестей, после переохлаждения, перенесённых заболеваний, или если вы неправильно подбираете обувь.
Мы каждый день сидим и стоим в одних и тех же позах — поясничный отдел позвоночника затекает и теряет подвижность.
Редкие занятия спортом приводят к тому, что мышцы слабеют и поясничный отдел позвоночника становится уязвим. Любая нагрузка становится разрушительной и влечет нарастание болезненных ощущений.
Боль в пояснице сковывает движение, ограничивает разгибание, скручивание — мы больше не можем делать привычные движения, теряем комфорт при ходьбе, компенсируем работу поясницы другими движениями тела.
Чем старше человек, тем болевой синдром проявляется острее.
Причины и признаки возникновения грыжи
Сидячий образ жизни, отсутствие физических нагрузок, неправильное питание – это лишь малая часть причин, которые могут вызвать межпозвоночные грыжи позвоночника. Чем старше мы становимся, тем больше риск приобретения этого недуга. Хотя в раннем возрасте могут закладываться причины этой болезни, а такие заболевания как остеохондроз и сколиоз часто заканчиваются грыжей.
Основные зоны риска появления межпозвоночной грыжи – грудной отдел и поясница. Полностью диагностировать межпозвоночную грыжу возможно лишь при помощи КТ или МРТ. Однако, о возникших проблемах в спине можно судить по некоторым симптомам.
Для проблем пояснично-крестцового отдела позвоночника характерны такие признаки:
- боль в голени или стопе;
- онемение пальцев ног или паховой области;
- боль в области поясницы на протяжении нескольких месяцев.
Йога терапия является одним из самых эффективных способов лечения грыжи. Но сами по себе упражнения не способны дать полного исцеляющего эффекта. Для этого крайне необходим пересмотр не только рациона питания, но и культуры взаимодействия со своим телом.
Наши привычки выполнять физические упражнения часто усугубляют эту болезнь. Особенно тогда когда мы выполняем прогибы или наклоны. В итоге, вы приходите на занятия, чтобы восстановить здоровье вашей спины, а получается наоборот.
Согласитесь, такая перспектива никого не устроит!
Можно ли заниматься йогой при грыже?
Можно ли заниматься йогом при грыже в пояснице? Большинство упражнений из йоги запрещены при таких заболеваниях, но некоторые все же доступны. Их немного, но они не просто безопасны при позвоночных грыжах, но еще и полезны (помогают уменьшить симптомы).
Также существуют разрешенные асаны для грыж шеи и грудного отдела позвоночника. Если же говорить о каком-то полноценном комплексе из йоги, допустимом при грыже пояснице, то это комплекс Айенгара.
При позвоночных грыжах большинство асан из йоги запрещены
Без предварительной консультации с врачом (хотя бы терапевтом, но лучше с неврологом или вертебрологом) никаких упражнений выполнять нельзя. В том числе игнорируйте мнение тренеров по йоге: компетентными в этих делах могут быть только доктора соответствующих специализаций (по заболеваниям опорно-двигательного аппарата). к меню ↑
1.1 В каких случаях нельзя?
Существуют относительные и абсолютные противопоказания к занятиям йогой при позвоночных грыжах и протрузиях:
- Наличие осложнений грыжи в виде компрессии (сдавливания, защемления) спинномозговых нервов или позвоночных артерий.
- Наличие врожденных аномалий или деформаций позвоночного столба (включая шейную аномалию Киммерле).
- Наличие артрозов или артритов любой этиологии (причины), включая аутоиммунные причины.
- Наличие последней стадии позвоночной грыжи – секвестра (секвестрированной грыжи).
- Наличие доброкачественных новообразований в позвоночном столбе, либо наличие злокачественных новообразований в любом органе.
- Наличие предполагаемой, но не доказанной визуализирующими методиками обследования межпозвоночной грыжи.
к меню ↑
1.2 Какой эффект дадут регулярные занятия?
Выполнение безопасных и предназначенных для лечения межпозвоночных грыж асан может положительно отразиться на состоянии пациента. Систематические занятия приведут к несколькими положительным эффектам:
- устранение компенсаторного спазма мышечного корсета спины;
- улучшение подвижности всех отделов позвоночного столба, устранение частичной иммобилизации;
- существенное уменьшение или полная ликвидация болевого синдрома;
- улучшение общего кровообращения во всех тканях организма, включая и спину – а значит и грыжа будет прогрессировать куда медленнее (улучшенный кровоток – улучшенная работа защитных механизмов);
- усиление мышечного корсета спины и, как следствие, уменьшение нагрузки на позвоночный столб (ведь спинные мышцы разгружают позвоночник).
к меню ↑
1.3 Сколько и как часто нужно заниматься?
Занятия должны быть систематическими, постоянными. Ежедневно заниматься не обязательно, это может быть даже вредно. Занятия должны проходить каждые два дня, а в перерывах между ними можно заниматься обычной гимнастикой или ЛФК.
Лучше всего заниматься йогой на природе
Продолжительность одного занятия в идеале должна составлять 45 минут (в день), минимально – 30 минут в день. Дольше часа заниматься не нужно: это приведет к излишней перегруженности всего опорно-двигательного аппарата.
Считается, что всего в течение недели на йогу должно приходиться 160-180 минут. Отталкиваясь от этой цифры можно самостоятельно себе составить график занятий. к меню ↑
Примерные сроки возобновления занятий физкультурой и спортом после некоторых заболеваний и травм (от начала посещения образовательного учреждения).
|
Наименование болезни |
Сроки |
Примечание |
|
Ангина |
2-4 нед. |
Для возобновления занятий необходимо дополнительное медицинское обследование, нужно особенно обращать внимание на состояние сердца и реакцию его на нагрузку. При каких либо жалобах на сердце исключить упражнения на выносливость и избегать упражнений, вызывающих задержку дыхания, минимум в течение полугода. Опасаться охлаждений (лыжи, плавание и др.) |
|
Острые респираторные заболевания |
1-3 нед. |
Избегать охлаждения. Лыжи, коньки, плавание могут быть временно исключены. Зимой при занятиях на открытом воздухе дышать через нос. |
|
Острый отит |
3-4 нед. |
Запрещается плавание. Опасаться охлаждения. При вестибулярной неустойчивости, наступающей чаще после опрации,исключаются такие упражнения, которые могут вызвать головокружение (резкие повороты, кувырки и пр.). |
|
Пневмония |
1-2 мес. |
Избегать переохлаждения. Рекомендуется шире использовать дыхательные упражнения, а так же плавание, греблю, лыжи |
|
Плеврит |
1-2 мес. |
Исключаются сроком до полугода упражнения на выносливость и связанные с натуживанием. Рекомендуются плавание, гребля, зимние виды спорта. Необходим регулярный контроль из-за опасности возникновения туберкулеза. |
|
Грипп |
2-4 нед. |
Необходимо наблюдение за реакцией на нагрузку во время занятий, т.к. при этом можно обнаружить отклонение со стороны сердечно-сосудистой системы, не выявленные при осмотре в состоянии покоя. |
|
Острые инфекционные заболевания (корь, скарлатина, дифтерия, дизентерия) |
1-2 мес. |
Лишь при удовлетворительной реакции сердечно-сосудистой системы на функциональные пробы. Если были изменения со стороны сердца, то исключаются сроком до полугода упражнения на выносливость, силу и связанные с натуживанием. |
|
Острый нефрит |
2-3 мес. |
Навсегда запрещаются упражнения на выносливость, т.к. они при нормальных почках вызывают появление в моче белка и клеточных элементов. После начала занятий физкультурой необходим регулярный контроль за составом мочи. |
|
Ревмокардит |
2-3 мес. |
Не менее года занимаются в специальной группе. Необходим регулярный контроль за реакцией сердечно-сосудистой системы на физические нагрузки и за активностью процесса. |
|
Гепатит инфекционный |
8-12 мес. |
Исключаются упражнения на выносливость, необходим регулярный УЗИ–контроль за структурными параметрами, биохимическими показателями печени. |
|
Аппендицит (после операции) |
1-2 мес. |
В первые месяцы следует избегать натуживания, прыжков и упражнений, дающих нагрузку мышцам живота. При осложнениях после операции сроки возобновления занятий определяются индивидуально. |
|
Перелом костей конечности |
3 мес. |
Не менеe 3-х месяцев следует исключать упражнения, дающие резкую нагрузку на поврежденную конечность. |
|
Сотрясение мозга |
2-12 мес. |
В каждом случае необходимо разрешение врача-невролога. Следует исключить упражнения с резким сотрясением тела (прыжки, спортивные игры, футбол, баскетбол и др.) |
|
Растяжение мышц и сухожилий |
1-2 нед. |
Увеличение нагрузки и амплитуды движений в поврежденной конечности должно быть постепенным. |
|
Разрыв мышц и сухожилий |
Не менее полугода после оперативного вмешательства |
Предварительно длительное применение лечебной гимнастики. |
- Йога при грыже позвоночника поясничного …
- Йога и грыжа позвоночника: правила …
- Йога при грыже поясничного отдела …
- Йога при грыже позвоночника поясничного …
После постановки диагноза
После окончательного установления диагноза межпозвоночная грыжа, можно ли делать какие-либо вещи решает врач в зависимости от стадии патологии и общего состояния больного. Категорически запрещено:
- переносить тяжелые вещи;
- наклоняться;
- поднимать что-либо на вытянутых руках;
- долго стоять согнувшись;
- прыгать;
- резко менять положение тела;
- долго сидеть неподвижно.
Если пациент с диагнозом «межпозвоночная грыжа» спросит у врача можно или нет бегать, он получит отрицательный ответ. Людям в острой фазе и сразу после обнаружения дефекта противопоказаны физические нагрузки до полного выяснения состояния и облегчения его. Так удастся не только снизить выраженность неприятных ощущений, но и остановить прогрессирование патологии.
Классификация
Все межпозвоночные грыжи образуются по одинаковому принципу. Они имеют особенности в зависимости от локализации и степени выраженности.
По локализации
Различают три варианта локализации:
- Грыжа шейного отдела позвоночника. Пациенту больно двигать головой, поворачивать и наклонять ее. При этом боль отдает в руку и спину на уровне лопаток. Также проявляется онемение и слабость в руках.
- Грыжа грудного отдела позвоночника. Появляются опоясывающие боли, нарушение координации движений, снижение тонуса, могут быть расстройства мочевыделения.
- Грыжа поясничного отдела позвоночника. При любой стадии выпячивание сопровождается болью. Если грыжа небольшая и не оказывает давление на спинной мозг, боль возникает периодически, возрастает при нагрузках и активности, при неудобном положении тела. Когда размер грыжи увеличивается, усиливаются и симптомы, появляются прострелы. Появляются трудности с выпрямлением спины, немеют конечности, учащается покалывание. На этом этапе происходит изменение формы позвоночника, нарушаются функции выводящей и половой системы.
В зависимости от размера
- Йога при грыже позвоночника пояснично …
- Йога при грыже позвоночника: показания …
- Йога при грыже позвоночника пояснично …
- Категорически нельзя! при грыже …
Зависимо от того, на какой стадии находится выпячивание, патологии делятся на:
- Протрузию или пролабирование. Размер грыжи не более трех миллиметров, может считаться физиологической нормой и не вызывает никаких неприятных симптомов. Диск выпячивается без разрыва фиброза кольца.
- Пролапс. Вторая, патологическая степень, образование достигает шести миллиметров и начинает вызывать боль. Пульпозное ядро смещено к самым внешним слоям фиброза кольца.
- Экструзию. Выпячивание может иметь размер до полутора сантиметров и вызывает сильную боль. Нарушаются функции внутренних органов, качество жизни снижается. Фиброз межтрубного пространства перфорирован, и желатиновый материал прижимается к эпидуральной мембране, охватывающей спинной мозг.
- Секвестрация (подтип экструзии). Диск фрагментирован и может быть обнаружен как свободно плавающий материал внутри позвоночного канала, вызывая значительную боль и неврологические симптомы.
По механизму возникновения
В зависимости от фактора, вызвавшего выпячивание, грыжи подразделяются на:
- Костные – вызванные разрастанием костной ткани и сопутствующим сужением спинномозгового канала.
- Пульпозные – вариант, который встречается наиболее часто и характеризуется проникновением пульпозного ядра диска наружу. Выход обеспечивается через трещины в разрушенном фиброзном кольце.
- Хрящевые. Образуются из межпозвоночного хряща, который деформируется под действием воспаления или травмирования.
Хирургическое лечение без операции
При межпозвоночных грыжах проводят 3 вида операций. Наиболее безопасным считается эндоскопическое удаление грыжи. Это малотравматичная операция, после которой пациент может вставать на ноги в тот же день. Она имеет низкий риск осложнений и относительно короткий период реабилитации.
Также иногда проводят ламинэктомию – это открытая операция, во время которой удаляют часть дужки позвонка, защемляющей нервный корешок. Наиболее сложной является традиционная дискэктомия – удаление межпозвоночного диска и позвоночного отростка. Раньше она считалась основным методом лечения межпозвоночной грыжи, но сейчас дискэктомию проводят крайне редко из-за высокой травматичности операции, риска развития осложнений и длительного периода реабилитации.
Врачи «Оксфорд Медикал» подбирают оптимальный способ лечения для каждого пациента, отдавая предпочтение консервативным способам всегда, когда это возможно. Такой подход оказывается эффективным в 80-85% случаев.
Симптомы грыжи межпозвоночного диска
Симптомы грыжи межпозвонкового диска различаются в зависимости от участка позвоночника, где он возникает. Местная боль является наиболее частым признаком. Она может быть острой или увеличиваться постепенно, распространяясь на конечности (например, грыжа диска в нижней части позвоночника вызывает боль в ноге и ступне, известную как ишиас). Ниже приведен список симптомов, которые могут проявляться как по отдельности, так и в сочетании с грыжей межпозвоночных дисков шейного и грудного / поясничного отделов позвоночника, поскольку они поражаются чаще.
Шейного отдела позвоночника
- Боль в шее
- Жгучая боль в плечах, шее и руке
- Мышечные боли между шеей и плечом (трапециевидные мышцы)
- Стреляющая боль распространяется на руки
- Головные боли, чаще локализующиеся в затылочной области, могут сопровождаться не системным головокружением, нарушением зрения и слуха.
- Слабость в одной руке.
- Покалывание в идее ощущения «иголки» или «ползания мурашек».
- Онемение в одной руке.
- В тяжелых случаях нарушение ходьбы и координации движений.
- Потеря контроля мочевого пузыря или кишечника при серьезной патологии.
- Йога при грыже поясничного отдела …
- Йога при грыже позвоночника поясничного …
- Йога при грыжах в пояснице | Кундалини …
- ЛФК при поясничной грыже отдела …
Грудной / поясничный отдел позвоночника
- Торакальная боль / боль в пояснице
- Жгучая боль в ягодице, бедре, голени и стопе
- Стреляющая боль в одну или обе ноги
- Слабость в одной или обеих ногах
- Покалывание (ощущение «иголки»)
- Онемение в одной или обеих ногах
- Потеря контроля мочевого пузыря или кишечника в тяжелых случаях
ЛФК для поясничного отдела позвоночника
Именно поясничный отдел позвоночника наиболее подвержен патологическим изменениям в виду своей высокой подвижности и необходимости выдерживать большие нагрузки. Лечебная физкультура способна укрепить мышцы, устранить спазмы и отдалить наступление дегенеративно-дистрофических процессов в позвоночнике. Но если нарушения уже имеют место, то занятия ЛФК должны проводиться только в период ремиссии.
Больным могут рекомендоваться упражнения следующего типа:
- Лежа на правом боку, сгибают ноги в коленях и медленно поднимают левую как можно выше, обязательно до крайней точки. В достигнутом положении фиксируются на 5 секунд. Затем поворачиваются на другую сторону и повторяют с правой ногой. На каждую ногу следует сделать по 4 повтора.
- Лежа на спине, ноги сгибают в коленях и с помощью рук прижимают их к груди. При этом поясница должна отрываться от пола и напрягаться мышцы передней брюшной стенки. С прижатыми к груди коленями фиксируются на 5 секунд, затем возвращаются в исходное положение. Выполняют 2 повтора.
- Лежа на спине, руки отводят за голову и тянутся. Затем медленно поднимают ноги и стараются опустить их за голову, чтобы носки коснулись пола. Если это не удается достаточно подержать ноги в максимально возможном положении в течение 2 – 3 секунд. Повторяют 2–3 раза, на более поздних этапах рекомендуется постепенно добиться увеличения количества повторов до 6–7 раз.
- Лежа на спине на полу, руки вытягивают вдоль тела, а ноги сгибают в коленях. Из этого положения начинают имитировать ходьбу на протяжении 30 секунд. Затем дают себе отдохнуть и снова повторяют упражнение 4 раза.
Поочередное расслабление и напряжение мышц определенных положениях тела способствует активизации кровообращения в поясничной области. Благодаря специально подобранным упражнениям можно устранить спазмы мышц и освободить зажатые нервы, что приведет к устранению болевых ощущений.
Иногда под голени рекомендуется класть валик, чтобы уменьшить нагрузку на поясничный отдел позвоночника. Также для некоторых упражнений может потребоваться фитбол.
Важно понимать, что все приведенные упражнения носят лишь ознакомительный характер и могут быть противопоказаны ряду пациентов. Поэтому доверять разработку комплекса упражнений следует только специалисту, самодеятельность в подобных вопросах способна лишь усугубить ситуацию.
Какой аппарат лучше выбрать?
Тип томографа, на котором проводится диагностика, напрямую влияет на комфорт и стоимость проведения обследования. На сегодняшний день пройти МРТ пояснично-крестцового отдела позвоночника в клиниках Санкт-Петербурга можно с помощью оборудования закрытого или открытого типа. Первый вариант представляет собой аппарат в виде трубы. Из-за особенностей своей замкнутой конструкции он не всегда подходит для лиц, испытывающих боязнь замкнутого пространства, для страдающих избыточным весом пациентов, а также для детей.
В отличие от закрытого устройства, сделать МРТ пояснично-крестцового отдела открытого типа можно любому пациенту. Это самая комфортная форма диагностики для пациента. Однако томографы открытого типа — это установки низкопольные. По информативности они уступают закрытого типа машинам в выявлении опухолей и демиелинизирующих заболеваний. На них хорошо будут видны грыжи и протрузии, признаки остеохондроза и спондилеза. Основным преимуществом томографии на открытом аппарате будет комфортность и ценовая доступность. МРТ на закрытых установках может гарантировать высокое разрешение снимков и более высокую точность диагностики.
| МРТ ОТКРЫТОГО ТИПА | МРТ ПОЛУОКРЫТОГО ТИПА | МРТ ЗАКРЫТОГО ТИПА |
Поделиться:

Кому противопоказана мануальная терапия
К абсолютным противопоказаниям к мануальному массажу относят следующие заболевания:
- злокачественные образования любой локализации;
- туберкулез;
- остеомиелит;
- 3-я и 4-я степень нестабильности позвонков;
- 3-я и 4-я стадия остеопороза;
- инсульт;
- тромбоз позвоночных артерий;
- воспалительные заболевания центральной нервной системы.
Относительными противопоказаниями выступают недавно перенесенные травмы, воспалительные заболевания в состоянии обострения, тяжелые соматические болезни. В этом случае врач принимает решение о необходимости проведения лечения индивидуально, может потребоваться консультация другого узкого специалиста.
Отложить курс лечения женщинам необходимо в первые дни цикла. Лучше выбрать время между менструациями. Это связано с тем, что в ходе воздействия улучшается кровоснабжение тканей, особенно если речь идет о работе с пояснично-крестцовым отделом позвоночника.