При запущенной стадии болезни не обойтись без операции по замене пострадавшего сустава искусственным. Но подобное развитие событий можно предотвратить.
- Суставы и их роль в скелете человека
- Почему могут болеть суставы
- Пожилой возраст
- Артрит, подагра и волчанка
- Прочие заболевания
- Методика плазмолифтинга (PRP терапии)
- Как проходит процедура плазмотерапии
- Противопоказания
- Зачем нужна пункция суставов с лабораторным исследованием?
- Какая боль!
- Формы и стадии болезни
- Предполагаемый артроз
- Начальная стадия артроза
- Умеренный артроз
- Тяжелый артроз
- Чем артроз отличается от артрита?
- Когда необходима консультация врача
- Как лечить нестабильные суставы
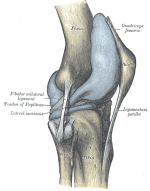
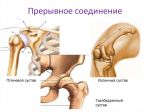
Суставы и их роль в скелете человека
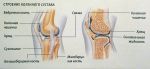
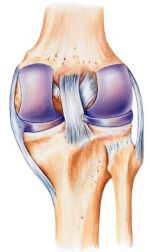
Суставы – самые распространенные соединения в скелете человека. Они обеспечивают свободные движения, но в пределах, определяемых их формой. Подвижность соединения снижает его прочность, поэтому они дополнительно укрепляются фиброзными связками.
- Упражнения для укрепления мышц …
- Как укрепить коленные суставы и связки …
- Эндопротезирование коленного сустава …
- Колено | Knee Joint | ortoped-klinik.com
- Протезирование коленного сустава в …
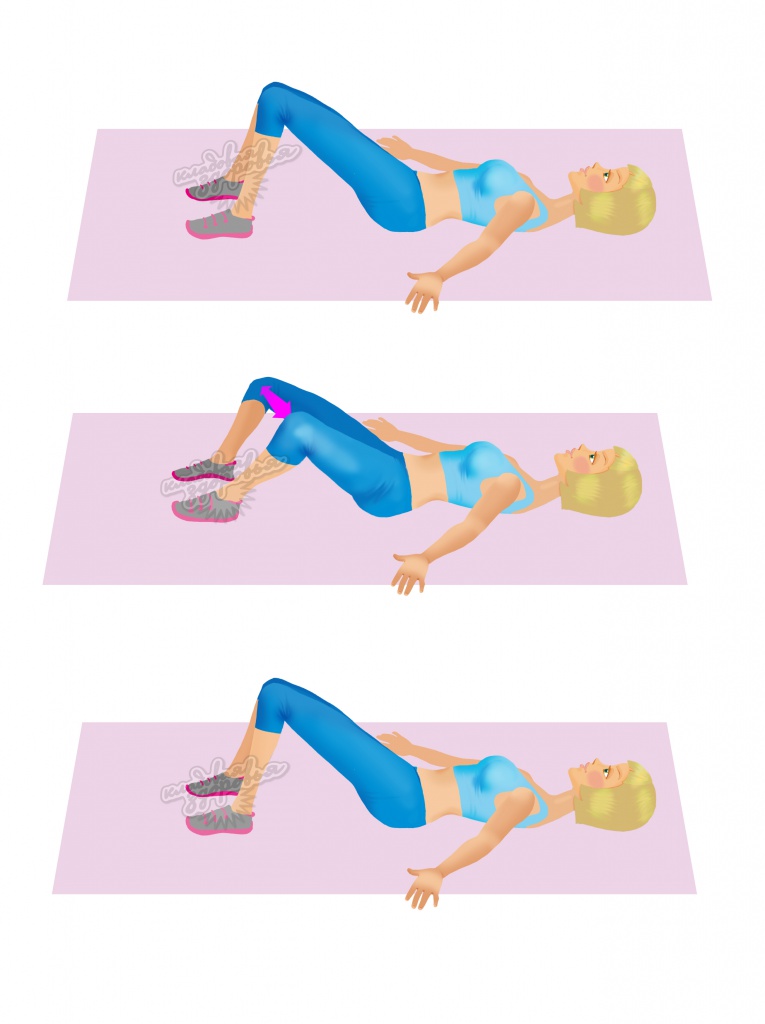
В человеческом теле находятся сотни суставов. Одни из них мелкие и незаметные, например, в запястьях. А другие крупные и заметные, например, в плечах, коленях и локтях. Подвижность этих соединений в теле очень различна. Например, шаровидный плечевой сустав позволяет двигать рукой в любом направлении, а плоские межзапястные соединения обеспечивают лишь минимальное скольжение косточек относительно друг друга. Вопрос о том, как укрепить суставы, актуален на сегодняшний день как никогда.
Почему могут болеть суставы
Общий термин для обозначения суставных болей – артралгия. А возникают артралгии чаще всего тогда, когда «приходят в упадок» суставные хрящи и синовиальная жидкость.
Если прослойка из хрящей истончается, кости сустава трутся одна об другую, что вызывает сильную боль. К тому же, износ хрящевой ткани может вызывать и бурсит (воспаление суставной капсулы – бурсы). В бурсе имеется немало нервных окончаний – вот они-то с помощью боли и сигнализируют мозгу о проблеме.
С возрастом или на фоне некоторых заболеваний в организме начинает вырабатываться меньше синовиальной жидкости, о чем суставы тоже заявляют болью. Также в жидкость может быть «населена» бактериями, вирусами или токсинами, что тоже провоцирует воспаление и отек бурсы.
Среди прочих «популярных» причин суставных болей можно назвать и такие, как:
Пожилой возраст
Со временем износ хрящевой ткани прогрессирует – эту дегенерацию хрящей обозначают термином остеоартроз. У некоторых людей процесс протекает очень медленно, у некоторых – быстро. Скорость развития остеоартроза зависит от наследственной предрасположенности, массы тела, количества физнагрузок и многих других условий. Но, так или иначе, эта проблема характерна для каждого третьего жителя нашей планеты, достигшего 60-летнего возраста.
Артрит, подагра и волчанка
Артрит – еще один «собирательный термин» для множества заболеваний, протекающих с воспалением суставов. Отдельно стоит отметить ревматоидный артрит – аутоиммунное заболевание. При ревматоидном артрите собственный иммунитет идет войной на клетки организма, причем больше всех достается именно суставам.
Обычно ревматоидный артрит дебютирует у людей 30–60-летнего возраста (чаще у женщин). Заболевание сопровождается не только сильными болями – суставы при этом еще и сильно деформируются, искривляются. Процесс деформации происходит очень быстро – в течение первых двух лет заболевания.
Еще одна аутоиммунная болезнь, усложняющая жизнь суставам – волчанка, «популяризированная» небезызвестным доктором Хаусом. Иммунитет при волчанке бьет по многим органам и системам организма – сердцу, почкам, кожным покровам, кровяным клеткам, мозгу. Страдают и суставы – волчанка провоцирует хроническое воспаление суставной сумки.
Боли при подагре связаны с тем, что в суставе (обычно это большие пальцы на ногах) накапливаются кристаллы мочевой кислоты, которые «колют» капсулу сустава, вызывая отеки, боль и воспаления.
Прочие заболевания
К болям в суставах могут приводить разные инфекционные заболевания бактериальной и вирусной природы. Помните ломоту в суставах при гриппе? Это гриппозный вирус, попавший в синовиальную жидкость, вызвал воспаления капсул суставов.
Бактериальная инфекция клещевой боррелиоз тоже вызывает суставную боль. Боррелии, микроорганизмы из слюны клеща, попадают в организм человека и атакуют суставы. Всё это может в итоге осложниться артритом и даже риском ограничения подвижности.
Кроме того, суставная боль может развиваться на фоне:
- рахита;
- фибромиалгии;
- неврологических заболеваний;
- инфекций костной ткани;
- лейкемии, саркоидоза, рака кости;
- гипотиреоза – дефицита гормонов «щитовидки».
В общем, если суставы заболели – нужно как можно скорее посетить врача и выяснить причину болей. Если она заключается в каком-либо определенном заболевании, то найти «общий язык» с болями можно будет, взяв это заболевание под контроль.
А как можно защититься от самого распространенного виновника болей – остеоартроза – мы сейчас расскажем.
Методика плазмолифтинга (PRP терапии)
Эффекты после проведения курса PRP-терапии:
-
активизация кровоснабжения области пораженного сустава;
-
улучшение снабжения суставного хряща питательными веществами;
-
повышение местного иммунитета;
-
восстановление нормального объема и качества суставной жидкости;
-
увеличение объема двигательной активности в суставе;
-
повышение местного иммунитета;
-
значительное сокращение времени реабилитации после травм, проведения оперативных вмешательств на суставе.
Более 60% пациентов, прошедших курс плазмолифтинга суставов, отмечают купирование боли и улучшение подвижности уже после первой инъекции.
Показания к использованию методики:
-
Лечение артроза крупных и мелких суставов;
-
Лечение повреждение менисков, связок и сухожилий;
-
Восстановление после травм и переломов конечностей;
-
Фасцииты и эпикондилиты,
-
Остеохондроз позвоночника.
В сети клиник «МедиАрт» в Москве плазмотерапия суставов проводится наравне с другими методами лечения и считается одним из важнейших звеньев комплексной терапии.
Плазмотерапию можно применять в комплексе с другими способами лечения (медикаментозная, мануальная терапия, ЛФК, иглоукалывание).
Как проходит процедура плазмотерапии
Лечение начинается с приема врача травматолога-ортопеда и составления анамнеза заболевания, обследования Вас на наличие противопоказаний к процедуре.
Если последние отсутствуют, пациент и врач согласовывают удобное время для проведения PRP-терапии.
Сеанс лечения суставов плазмой начинается с забора из вены крови у пациентов.
- ortoped-klinik.com
- Коленный сустав — Википедия
- Обзор решений для ортопедической …
- Как укрепить тазобедренные суставы …
- Боль в плечевом суставе …
Кровь пациента в специальной пробирке помещается в медицинскую центрифугу где в течение 10-15 минут происходит отделение плазмы от кровяных телец.
После получения тромбоцитарной аутоплазмы врач переходит к введению лечебного состава. Процедура проводится под местной анестезией.
Инъекции проводятся внутрисуставно, а также в ткани около очага боли (связки, мышечная ткань, сухожилия).
Введение инъекций занимает от 10 до 20 минут. Поступающий биологический стимулятор активизирует регенерацию пораженной суставной ткани.
Для проведения плазмотерапии суставов оптимальным считается курс из 5 процедур с интервалом 5-7 дней.
Для уточнения показаний запишитесь на консультацию врача травматолога-ортопеда.
Противопоказания
Плазмотерапия имеет некоторые противопоказания:
-
заболевания крови;
-
онкология;
-
гепатиты вирусной этиологии;
-
острые инфекционно-воспалительные заболевания;
-
сахарный диабет;
-
аллергические реакции на гепарин натрия;
-
психические расстройства.
Плазмолифтинг для лечения суставов и спины, стоимость в клинике
Плазмолифтинг суставов: механизм действия, показания, противопоказания. Проведение методики в сети клиник «МедиАрт».
Зачем нужна пункция суставов с лабораторным исследованием?
В здоровом состоянии и при отсутствии патологий суставов жидкость в суставной полости прозрачная или бледно-желтая. В результате лабораторного исследования в суставной полости могут быть обнаружены гной, кровь, воспалительный транссудат, экссудат. Во-первых, это затрудняет нормальное движение суставов. Во-вторых, указывает на наличие патологий суставов. Таким образом, анализ пунктата позволяет выявить следующие заболевания и патологические состояния:
- Артроз, артрит;
- Ревматоидный артрит (хроническое воспаление суставов);
- Подагра;
- Травмы суставов;
- Гидрартроз (избыточное количество жидкости в суставе);
- Инородные тела в суставе;
- Внутрисуставный перелом;
- Опухоли и другие новообразования;
- Инфекционные процессы в суставах.
Пункция сустава, выполненная с диагностической целью, является также и лечебной: после удаления из суставной полости избыточного объема жидкости боль проходит, движения становятся свободными.
Какая боль!
Человеку, страдающему коксартрозом, не позавидуешь: сильные болевые ощущения в области тазобедренного сустава, которые могут отдавать в колено, переднюю и боковую поверхности бедра, в поясницу и даже в пах, подчас мешают не только полноценно ходить, но и сидеть, лежать.
В конце концов доходит до того, что из-за мучительных болей пациенты уже не могут самостоятельно передвигаться, из-за чего вынуждены использовать специальные приспособления — трости, костыли, ходунки.
Источник бед — разрушение хрящевой ткани. Поначалу в ней образуются микротрещины. Со временем, в процессе прогрессирования артроза, на месте истончённой хрящевой ткани образуются костные наросты (остеофиты). Происходят изменения и в тканях, окружающих сустав: утолщение капсулы сустава, воспаление сухожильных сумок, спастическое сокращение мышц. Мышцы бедра атрофируются — усыхают и уменьшаются в своём объёме. Дело может дойти до укорочения ноги. Точка опоры. Какие болезни суставов угрожают молодым? Подробнее
Формы и стадии болезни
Болезнь классифицируют по нескольким параметрам. Артроз называют первичным или идиопатическим, если, на первый взгляд, он развивается без очевидной причины. Чаще всего такой тип артроза встречается у людей старше 40–45 лет. Его отличает разрушение не одного сустава, а сразу нескольких.
Вторичный артроз имеет явную причину. Его, как правило, провоцируют травмы и всевозможные сбои в работе организма из-за врожденных, приобретенных или эндемических болезней, метаболических сбоев, гормональных расстройств, нейропатии, нарушений обмена кальция.
Среди распространенных форм вторичного артроза:
- Псориатический (как осложнение псориаза, страдают преимущественно крупные суставы);
- Подагрический (следствие нарушения метаболизма мочевой кислоты, под удар, в первую очередь, попадают мелкие суставы – межфаланговые суставы стоп);
- Ревматоидный (большое значение играет наследственность, вызван аутоиммунной агрессией по отношению к тканям сустава);
- Реактивный (его механизм запускает инфекция, а артроз становится ответом на нее);
- Посттравматический (после повреждения, если лечение не имело результата).
В зависимости от широты поражения артроз делят на локальный (поражено до 3 суставов) и генерализованный (поражено более 3 суставов).
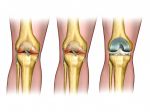
Выделяют 4 стадии развития патологии (рис. 2):
Предполагаемый артроз
Болезнь почти не вызывает дискомфорта, подвижность суставов сохранена. Патологические изменения хряща уже есть и составляют как минимум 10%, ослабляется мышечный аппарат.
Начальная стадия артроза
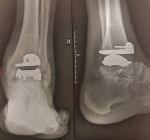
Боль умеренная, но постоянная. Суставы начинают «щелкать», нарушается работа мышц. Суставная щель сужается. На рентгенограмме заметно разрушение хрящевых структур (дефекты и трещины). На кости появляются первые патологические разрастания в виде шипов – остеофиты.
- Центр эндопротезирования и ортопедии в …
- PRP-терапия суставов: коленного …
- Трохантерит . Эфективное лечение …
- Оценка состояния тазобедренного сустава …
- Эндопротезирование суставов в Германии
Умеренный артроз
Сустав теряет подвижность. Мышцы вокруг него или укорочены, или сильно ослаблены, и плохо сокращаются. Уменьшение суставной щели – умеренное. Повреждения в ткани хряща распространяются(отслоение хрящевой ткани), достигая кости.
Тяжелый артроз
Сустав сильно деформирован из-за далеко зашедших дегенеративных процессов. Поверхности сустава обнажены и покрыты изъязвлениями. Изменяется ось конечности, связки укорачиваются, это приводит к ограниченной подвижности сустава. Мышцы вокруг сустава или укорочены, или сильно ослаблены, плохо сокращаются. Суставная щель значительно уменьшена, повреждено более 60% хряща. На кости – крупные остеофиты.
Рисунок 2. Четыре стадии развития артроза, классификация Оутбриджа. Источник
Артроз может закончиться полным разрушением сустава и привести к серьезным нарушением подвижности.
Чем артроз отличается от артрита?
Не путайте артрит и артроз: в первом случае речь идет о воспалительном процессе, а во втором – о дегенеративном, то есть о разрушении сустава из-за изнашивания под действием повышенных нагрузок или просто с возрастом. Эти явления почти всегда сопровождают друг друга, но не являются тождественными.
Другой вопрос: в чем разница между артрозом и остеоартритом (остеоартрозом)? Ее не существует: согласно Международной классификации болезней (МКБ), это разные формулировки одного и того же диагноза.
Когда необходима консультация врача
В профессиональной помощи квалифицированных врачей нуждаются люди, у которых растяжения связок и вывихи периодически повторяются. Обязательно нужно обратиться к врачу после травмирования суставов, при воспалительных процессах, отечности, болях. Ряд заболеваний мышечно-связочного аппарата и сочленений костей лечатся специфическими лекарственными препаратами и специальными ЛФК, подобрать их может только грамотный специалист.
Укреплением связок необходимо заниматься с самого юного возраста. Ежедневные упражнения, дозированные физические нагрузки, рациональное питание и снижение риска травмирования положительно сказываются не только на состоянии суставов и связочном аппарате, но и на всем организме в целом.
Что является залогом здоровых суставов и связок?
Как лечить нестабильные суставы
Нестабильные суставы можно лечить несколькими способами. Перед тем, как определиться с тактикой восстановления, нужно выявить причину нестабильности. Для этого проводится полноценная диагностика:
- обращение на прием к ортопеду позволяет получить предварительный диагноз и подробный план последующих обследований;
- рентгенографический снимок позволяет установить состояние костной ткани и высоты суставной щели, положение головок костей;
- МРТ обследование визуализирует состояние всех мягких тканей внутри и вокруг сустава;
- УЗИ назначаются для определения состояния мышечной ткани;
- артроскопия применяется в тех случаях, когда потенциально для восстановления работоспособности сустава пациенту потребуется хирургическая операция, это лечебно-диагностическая эндоскопическая процедура;
- пункция проводится с целью установит химический состав синовиальной жидкости, исключить вероятность внутрисуставного кровотечения и инфекции.
После постановки точного диагноза врач ортопед принимает решение о том, возможно ли проведение лечения консервативными способами или пациенту потребуется хирургическая операция.
- Общая синдесмология — презентация онлайн
- Хирургия тазобедренного сустава
- Эндопротезирование суставов
- Укрепление мышц таза | Ottobock RU
- Лечение артроза препаратами: обзор …
Во многих случаях восстановить функции повреждённого сустава можно с помощью методов мануальной терапии. Например, с помощью остеопатии можно вернуть нарушенный процесс микроциркуляции крови и лимфатической жидкости, что обеспечит полноценное клеточное питание всех тканей. Массаж позволяет восстановить эластичность мышц и проницаемость мягких тканей. Кинезиотерапия и лечебная гимнастика укрепляют мышечный каркас тела и конечностей, что позволяет значительно стабилизировать суставы.
Если вас беспокоит нестабильность суставов, вы можете прямо сейчас записаться на бесплатный прием ортопеда в нашей клинике мануальной терапии. Врач проведет осмотр, поставит предварительный диагноз и даст индивидуальные рекомендации по дальнейшему обследованию и лечению.