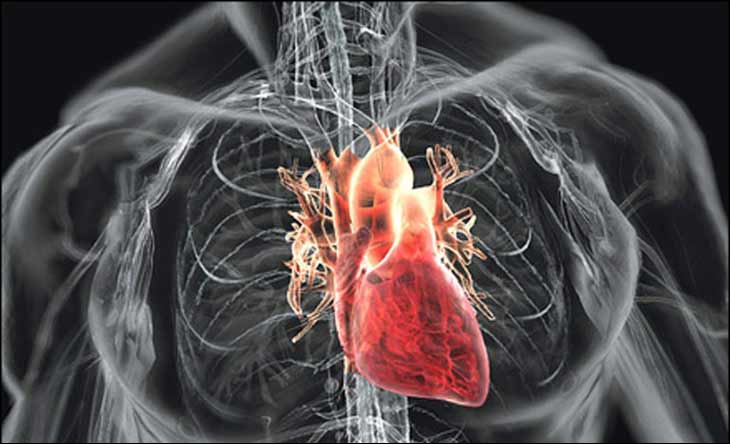
Разумеется, физическая культура и занятия спортом благотворно сказываются на сердечно-сосудистой и респираторной системе. Но существуют определенные виды физических нагрузок, которые по происшествии длительного времени способны спровоцировать развитие гипертрофии миокарда левого желудочка. В целом, это понятие не является серьезным, жизнеугрожающим заболеванием, однако, оно способно приводить к развитию некоторых видов аритмий и гипертонической болезни.
- Читать больше
- Сердечно-сосудистые заболевания, характерные для спортсменов
- Насколько часто встречаются проблемы со здоровьем у циклистов?
- Распространенность заболеваний сердца и факторы риска
- Классификация препаратов для сосудов
- Нейротропные средства
- Синдром спортивного сердца – что это значит
- Симптомы спортивного сердца
- Спортивное сердце у подростков
- Диагноз спортивное сердце
- Как прокачать сердце и спортивное дыхание
- Спортивное питание для сердца
- При каких видах спорта развивается “сердце спортсмена”?
- Возможно ли развитие спортивного сердца при занятиях физкультурой?
- Что такое ЧСС и почему это важно
- Спортивное сердце в детском возрасте
- Противопоказания к спортивным занятиям
- Диагностика
- Диагностические критерии
- Закономерности автоматизма и проведения возбуждения в сердце
Читать больше
Как сделать паузу в тренировках и не потерять форму? Рекомендации Любови Моргуновой Статьи 22 марта 2021 г. 18:00 Олеся Омельченко
журналист
«Результат придёт быстрее, если его не подгонять». Интервью с Алексеем Белослудцевым Интервью 19 марта 2021 г. 17:49 Олеся Омельченко
журналист
Как встретить новый год по-спортивному? Статьи 23 декабря 2020 г. 19:52 Олеся Омельченко
журналист
Шнуруй правильно — беги быстро. Как сделать бег комфортнее Статьи 24 ноября 2020 г. 17:33 Олеся Омельченко
журналист
- Что такое «Спортивное сердце»? | ОГБУЗ …
- СИНДРОМ СПОРТИВНОГО СЕРДЦА
- Сердце кроссфитера — POLAR Україна
- Спортивное сердце. Как укрепить сердце …
Сердечно-сосудистые заболевания, характерные для спортсменов
Сердечно-сосудистая система обладает исключительными резервными возможностями, что подтверждается рекордами спортсменов в разных видах спорта: в беге длинные дистанции, в многодневных велогонках, дальних заплывах, в лыжном и конькобежном спорте и так далее.
Однако, в истории мирового спорта не редки случаи внезапной смерти профессиональных спортсменов, которые внешне казались полностью здоровыми. Термин внезапная смерть в спорте означает наступление летального исхода непосредственно в процессе спортивных нагрузок или в течение суток с момента появления первых сигналов, повлекших прекращение физических упражнений.
Часто спортсмены даже не подозревают, что у них может быть какое-либо заболевание со стороны сердца. Опасно то, что на первых этапах сердечно-сосудистая патология может проявляться лишь незначительным недомоганием или снижением спортивных результатов.
Насколько часто встречаются проблемы со здоровьем у циклистов?
Норвежцы серьезно всполошились – несостоявшаяся смерть Фоссли могла стать не первой и продолжить ряд трагедий спортсменов-циклистов. Прошлым летом в 30-летнем возрасте умерла лыжница Ида Эйде, иногда выступавшая на Кубке мира и крепко дружившая с Терезой Йохауг. Ее сердце остановилось во время выполнения физических упражнений.Самая громкая смерть – пловец Александр Дале Оэн, погибший в 2012 году после тренировки на сборе в США. Он тоже не был ждущим своего часа стариком и не дожил чуть больше месяца до 27-летия. Еще норвежские журналисты вспомнили летальный исход велосипедиста Бьорна Стенерсена и хорошо закончившиеся инциденты с участием футболиста Столе Сольбаккена (он пережил клиническую смерть) и его коллеги Карл-Эрика Торпа.Если бы не недавняя смерть Плавуновой, было бы впору задуматься, чем норвежских циклистов кормят в секретных лабораториях Olympiatoppen. Но и молодая легкоатлетка – не единственный случай сердечных проблем у русских спортсменов. В октябре 2018 года умер 15-летний бегун и прыгун в длину Дмитрий Мартынушкин, два месяца назад – юный биатлонист Артемий Хасанкаев.
- Сердце спортсмена считается здоровым …
- Сердце спортсмена — YouTube
- Сердце спортсмена: или как влияют …
- Сердце спортсмена: влияние силовых …
Распространенность заболеваний сердца и факторы риска
По информации Всемирной организации здравоохранения (ВОЗ) ежегодно от сердечнососудистых патологий умирает около 17 млн человек, что составляет порядка 30% всех смертей в мире1. Для России, по данный Росстата, этот показатель составляет 858 тысяч человек (на 2017 год)2.
Проблемы с сердцем – самая распространенная группа патологий на земле и самая частая причина летального исхода. Поэтому важно своевременно укреплять сердце, но чтобы это сделать – нужно понимать, от чего защищаться.
Факторы риска ССЗ (сердечнососудистых заболеваний):
- – Пол. Статистические исследования показывают, что мужчины страдают патологиями сердца почти вдвое чаще, чем женщины. СКС (стандартный коэффициент смертности) по этим заболеваниям для мужчин в РФ составляет 2153,1, а для женщин – 1288,3 (данные для США – 712,6 и 421,2 соответственно)3.
- – Возраст. По данным ВОЗ и Росстата, основанным на статистике за период 2004-2014 гг., 95% всех летальных исходов, связанных с сердечнососудистыми заболеваниями, приходится на людей в возрасте от 50 лет4.
- – Повышенный ИМС (индекс массы тела). Согласно многочисленным исследованиям, повышенный ИМС вплоть до ожирения (от 30 кг/м2) является одним из ключевых рисков ухудшения сердечнососудистой гемодинамики, морфологии сердца и дисфункции желудочков5,6,7.
- – Дисбаланс холестерина. Исследования показывают, что риском развития сердечных патологий выступает не только высокий показатель липопротеидов низкой плотности (ЛПНП, «плохой холестерин»), но также недостаток липопротеидов высокой плотности (ЛПВП, «хороший холестерин»)8.
- – Сахарный диабет. Согласно исследованиям, он может привести к обширному перечню сердечных патологий (сердечная недостаточность, фибрилляция предсердий и тд.), в том числе – к порокам сердца у новорожденных, если у матери был диабет II типа9,10,11.
- – Артериальная гипертония (АГ). Данная патология характеризуется повышенным тонусом сосудов и напряжением на сердечную мышцу, что, согласно исследованиям, может привести к различным дисфункциям (сердечная недостаточность, нарушения коронарного кровоснабжения, инсульт и тд.)12.
- – Вредные привычки. Курение может приводить к нарушению коронарной микроциркуляции13,14, аритмии15, потенциально – к инфраркту16. Чрезмерное регулярное употребление алкоголя приводит к токсическому повреждению сердечнососудистой системы, результат – гипертония, кардиомиопатия, сердечная недостаточность, возможен летальный исход17.
Еще один фактор риска, который необходимо учитывать, задаваясь вопросом «как укрепить сердце», это физический стресс – критические силовые и кардио-нагрузки. Физический стресс может привести к развитию целого ряда патологий, вплоть до сердечной недостаточности. Особенно опасны такие нагрузки для людей старше 40 лет и уже имеющих нарушения в работе сердца18,19,20,21.
К нарушениям сердечного ритма и связанным патологиям может приводить эмоциональный стресс – обусловленный депрессией, психологическим или интеллектуальным перенапряжением22,23,24. Для укрепления сердечной мышцы психоэмоциональное состояние играет важную роль, так как отрицательный эмоциональный фон может приводить к нейрокардиальным аномалиям25.
Классификация препаратов для сосудов
Нейротропные средства
- Брадикардия у спортсменов …
- Сердце спортсмена
- Сердце спортсмена: влияние силовых …
- Откуда у спортсменов болезни сердца …
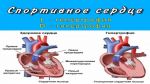
Синдром спортивного сердца – что это значит
При регулярных спортивных нагрузках, сердечная мышца человека качается в несколько раз быстрее. Как и любая мышечная структура, сердце тренируется.
Понятие «спортивное сердце» впервые употребили в 1899 году и сделал это ученый Хеншен. Специалистом были замечены некие изменения работы мышцы при постоянных занятиях физкультурой. Мышечный орган, имеющий форму конуса, нагнетает кровь в сосуды благодаря ритмичным сокращениям. При занятиях физкультурой пульс увеличивается, следовательно, кровь качается быстрее.
Симптомы спортивного сердца
Хеншен заметил, что у спортсменов мышечный орган изменяется, и ввел в медицину понятие «спортивное сердце». Что это значит: изменения вызываются при интенсивных физических нагрузках, чтобы адаптироваться к ним. Так, орган становится более приспособленным к тренировкам, человек чувствует себя полегче. Но, если напряжение чрезмерное, то функции сердца будут снижаться.
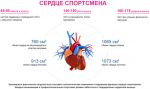
Объем сердца спортсмена
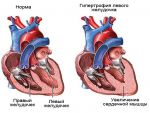
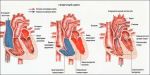
В медицине известно 2 вида спортивного сердца – это физиологическое и патологическое. Виды проявляются последовательно. Для первого вида характерно удлинение задержки проведения импульса, пульс меньше 60 ударов в минуту, увеличение стенки левого желудочка до 13 мм. Симптомы физиологического спортивного синдрома не проявляются.
Патологическое состояние синдрома спортивного сердца отображается на ЭКГ, есть признаками миокардиодистрофии (нарушение обмена веществ в сердце), выраженная бради- или тахиаритмия. Таким образом, к симптомам патологического спортивного сердца относят:
- нарушение сна;
- затрудненное дыхание;
- давящая боль в груди;
- рассеянность внимания;
- головокружение;
- одышка;
- упадок сил;
- учащенное сердцебиение.
Спортивное сердце у подростков
Синдром спортивного сердца у подростков также образуется при физических нагрузках. При умеренных занятиях физкультурой происходит процесс адаптации мышечного органа к спорту. Если при этом человек не жалуется на дискомфорт, то это называется «физиологическим сердечным синдромом».
Важно не допускать, чтобы ребенок сильно утомлялся. Без правильного режима тренировок и при сильным нагрузкам не исключено возникновение патологического спортивного синдрома. Оно будет сопровождаться такими симптомами, как:
- слабость;
- сильная утомляемость;
- головокружение;
- боли в сердце.
Некоторые подростки могут днями сидеть за компьютерами, не вставая с места. Малоподвижный образ жизни не приводит ни к чему хорошему. Однако, резко начав заниматься спортом, можно серьезно навредить своему здоровью. Также нельзя внезапно прекращать тренировки.
Отдавая ребенка или подростка в спортивную секцию, следите, чтобы состояние тренирующегося было под контролем врача, а не тренера. У некоторых подростков просыпается желание приобрести рельефные мышцы, и в погоне за быстрыми результатами они приобретают себе диагноз «патологический спортивный синдром», а именно миокардиодистрофию.
Диагноз спортивное сердце
Диагностика синдрома не проводится без ЭКГ – электрокардиограммы. Во время проведения диагностики выявляются следующие изменения:
- нарушение проведения электрического импульса из предсердий в желудочки;
- изменения синусового ритма;
- процесс адаптации миокарда;
- уменьшение частоты сокращений (менее 60 ударов за минуту).
Для поставки диагноза спортивного сердца мало проведение ЭКГ. Также, в качестве вспомогательного обследования назначается эхокардиография или ЭХО-КГ. Процедура позволит отличить патологический синдром от кардиомиопатии и других заболеваний, которые могут привести к летальному исходу.
Медицинское описание спортивного сердца
Также, спортивный врач может назначить проведение специальных нагрузочных тестов, позволяющих выявить изменения в показателях частоты сокращения сердечной мышцы. При каких симптомах следует обращаться к спортивному врачу:
- внезапное изменение показателей сердечного ритма;
- появление боли при кардио нагрузках;
- постоянные головокружения;
- уменьшение выносливости при выполнении силовых нагрузок;
- нарушение артериального давления.
Как прокачать сердце и спортивное дыхание
Тренировка сердечной мышцы должна проводиться под контролем соответствующего врача. Чтобы максимально безопасно прокачать сердце нужно запомнить, что это длительный процесс. Важно не допускать превышение пульса более 180, а стремится к долгим тренировкам с сердечным сокращением 130 ударов.
Тренировки долго быть частыми, не менее 3 раз в недели по часу. Растянуть орган возможно в два раза за полгода. Упражнений для прокачки сердца специально нет. Подойдут любые физические тренировки, главное, чтобы пульс находился в указанных пределах.
Для женщин подойдет плаванье, бег или скакалка. Мужчины могут спокойно тренировать мышечный орган даже при тренировке с железом. Как соблюдать указанные рекомендации и держать в нормальных рамках свой пульс:
- Между подходами делайте перерывы в 30 секунд.
- Вместо 2 подходов до изнеможения, совершайте 5 по 15 повторений с перерывом.
- Измеряйте пульс: средний палец на левое запястье или в область сонной артерии, считаете удары за 6 секунд и умножаете цифру на 10. Так, вы получите цифру за минуту.
- Можно приобрести пульсометр для замера ЧСС (частоты сердечных сокращений) более точно.
Спортивное питание для сердца
Интенсивные тренировки предполагают потребление большого количества витаминов. Самые необходимы из них:
- ретинол (витамин А);
- витамины группы В;
- токоферол (витамин Е);
- витамин F;
- рутин (витамин Р).
Среди микроэлементов следует отдать предпочтение цинку, селену, магнию и калию. Перечисленные вещества полезны не только для сердечной мышцы, но и способствуют оздоровлению организма человека. Важно правильно питаться, сократив потребление сложных углеводов и увеличив прием растительной клетчатки. К продуктам питания, полезным для сердца, относятся:
- авокадо;
- рыба;
- гранат;
- бобовые;
- шпинат;
- тыква;
- брокколи.
При каких видах спорта развивается “сердце спортсмена”?
Для того, чтобы в сердечной мышце сформировались указанные приспособительные механизмы, человек должен длительно и профессионально заниматься определенными видами спорта, с регулярными тренировками. Обычно спортивное сердце формируется при занятиях скоростными видами спорта, требующими большой выносливости. К таким видам относятся бег на дальние дистанции, лыжный спорт, триатлон, велоспорт.

При более силовых же видах спорта (тяжелая атлетика, борьба, бокс, групповые игры и др.) гипертрофия развивается редко, в единичных случаях, и то, как правило, при предрасположенности спортсмена к кардиологической патологии.
Возможно ли развитие спортивного сердца при занятиях физкультурой?
При занятиях физическими нагрузками в обычном режиме (зарядка, пробежка, скандинавская ходьба, плавание) гипертрофия не развивается, но адаптационные механизмы в сердце все-таки формируются. Так, у лиц, регулярно и длительно занимающихся физкультурой, также уменьшается частота сердцебиения и возрастает минутный объем крови, но четко выраженного утолщения мышечных волокон не происходит. Для того, чтобы “сердце спортсмена” сформировалось, необходимы длительные ежедневные тренировки, развивающие выносливость, продолжительностью не менее 3-4 часов интенсивных занятий в сутки.
- Спортивное сердце | Справочник Садовской
- Сердце спортсмена
- Сильный спортсмен влюбленности Мощное …
- Физиологическое спортивное сердце …
Что такое ЧСС и почему это важно
Почему же спорт может так по-разному сказываться на работе сердца? Почему в одних случаях он продлевает его работу, а в других — приводит к развитию патологий? Основной причиной такого разного влияния является выбор интенсивности тренировки. А ее проще всего вычислить по увеличению частоты сердечных сокращений (ЧСС), ведь именно от этого зависит, с какой силой перекачивается кровь.
Для того чтобы высчитать допустимые рубежи, можно воспользоваться такой схемой: от 220 отнимается число, равное количеству полных лет. Получившееся значение — максимальная частота сердечных сокращений (МЧСС). Тренировки делятся на:

- Разминка, нагрузка для людей с заболеваниями ССС — 50-60% от максимальной.
- Аэробная нагрузка, допустимые тренировки для здорового человека, который хочет поддержать сердце — 60-75%.
- Анаэробная нагрузка, тренировки, которые могут приводить к патологиям миокарда — 75-90%.
- Опасная нагрузка, риск летального исхода — 90-100%.
При этом нужно понимать, что такие расчеты очень индивидуальны, зависят и от других факторов. Например, для тренированного спортсмена, сердце которого привыкло переносить сильные нагрузки, даже максимальное значение ЧСС непродолжительное время может не представлять опасности. А вот для гипертоника занятия в «безопасных» значениях аэробных нагрузок могут стать причиной существенного ухудшения состояния.
Спортивное сердце в детском возрасте
Ребенок, занимающийся профессиональным спортом, имеет некоторые особенности и отличия от взрослого человека. Это связано с несоответствием роста внутренних органов (в том числе и сердца) по сравнению со скелетно-мышечной системой, а также с гормональным “взрывом” у подростков (особенно у девочек). Уже через 2-3 месяца ежедневных силовых и скоростных тренировок у ребенка происходят адаптационные изменения в сердечно-сосудистой и в респираторной системах. Другими словами, зачатки гипертрофии миокарда начинают формироваться уже в это время.
Перед тем, как отдать ребенка в большой спорт, родители должны тщательно позаботиться о полноценном медицинском обследовании. Относительно сердечно-сосудистой системы обязательно проведение ЭКГ, УЗИ сердца и пробы Руфье. Тем деткам, которые начали заниматься профессиональным спортом, следует ежегодно проводить эти же исследования и посещать кардиолога.
Детям, которые не испытывают каких-либо клинических проявлений во время или после нагрузок (потеря сознания, потемнение перед глазами, оглушенность, ощущения перебоев в работе сердца, боли в грудной клетке) занятия спортом можно продолжать. В противном случае интенсивные тренировки противопоказаны.
Противопоказания к спортивным занятиям
Существует перечень заболеваний, которые препятствуют допуску к занятиям спортом. К ним относятся следующие патологии сердца:
- Порок (врожденный и приобретенный).
- Ревматические болезни.
- Гипертония.
- Ишемическая болезнь.
Детям противопоказано заниматься спортом в следующих случаях:
- инфекции зубов и ЛОР-органов;
- аритмия;
- пролапс клапана;
- миокардит;
- порок сердца;
- хронические патологии внутренних органов;
- нейроциркуляторная дистония;
- ВСД с кризовым течением;
- возраст до 6 лет.
- Сердце спортсмена / За здоровый образ …
- Патологическое спортивное сердце …
- Красное сердце с ИМПом ульс Тариф …
- Почему у бодибилдеров проблемы с …
За здоровьем спортсменов обязательно должны следить врачи. В их работу входят следующие мероприятия:
- лекции по охране здоровья среди спортсменов и тренеров;
- предупреждение возникновения заболеваний сердца;
- проведение плановой диагностики;
- контроль уровня физической нагрузки и ее интенсивность в зависимости от состояния организма.
Следует снизить нагрузки при первых признаках сердечной патологии. В случае, когда для чемпиона профессия является источником дохода и присутствует перспектива карьерного роста, отстранение от тренировок и соревнований требует продуманного подхода.
Диагностика
Для определения заболевания, специалисты используют такие способы исследования, как:
- Электрокардиография – этот способ используется чаще всего и при его помощи можно считывать сердечную электрическую активность. Он позволяет определить, на какой стадии находится ИБС, аритмию и ЧСС. ЭКГ может произвести на дому и врач скорой помощи, чтобы определить инфаркт миокарда и оказать правильную первую помощь.
- Эхокардиография – при помощи ультразвуковых волн позволяет определить изменения, произошедшие в ткани и клапанах сердца. Этот вид обследования позволяет проверить состояние сосудов сердца, находить врожденные патологии и тромбы.
- Магнитно-резонансная томография является методом диагностики болезней сердца с высокой точностью. МРТ наиболее часто применяют после проведения других типов обследований для того, чтобы уточнить диагноз.
- Доплеровское исследование сосудов используют для исследования состояния артерий и венозных сосудов в различных областях организма, находить тромбы, атеросклеротические нарушения и нарушения кровообращения.
МРТ – метод диагностики если болит сердце при нагрузках
Диагностические критерии
Для того, чтобы выявить сформировавшееся спортивное сердце, каждому спортсмену необходимо ежегодно выполнять УЗИ сердца (эхокардиоскопию, Эхо-КС). Эта методика позволяет достоверно оценить объем сердца, ударный объем крови, размеры предсердий и желудочков, а также толщину стенок миокарда. Если эти показатели превышают нормальные намного, спортивный врач должен решить вопрос о прекращении или уменьшении интенсивности тренировок. Кроме этого, в оценке тренированности сердечной мышцы может помочь и проведение простейшего Гарвардского степ-теста (основывается на подсчете ЧСС после нагрузки).
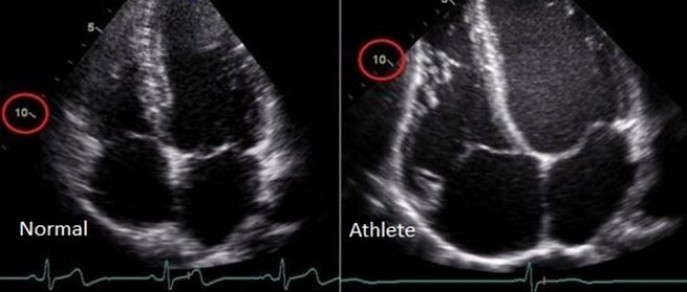
сердце спортсмена на ЭхоКГ (УЗИ)
Кроме Эхо-КС, всем спортсменам обязательно проведение ЭКГ раз в полгода. На ЭКГ можно увидеть косвенные признаки гипертрофии левого желудочка (отклонение электрической оси сердца (ЭОС) влево, нарушения процессов реполяризации, иногда по всем стенкам левого желудочка, а также нарушения проводимости по атрио-вентрикулярному узлу и/или по системе пучка Гиса).
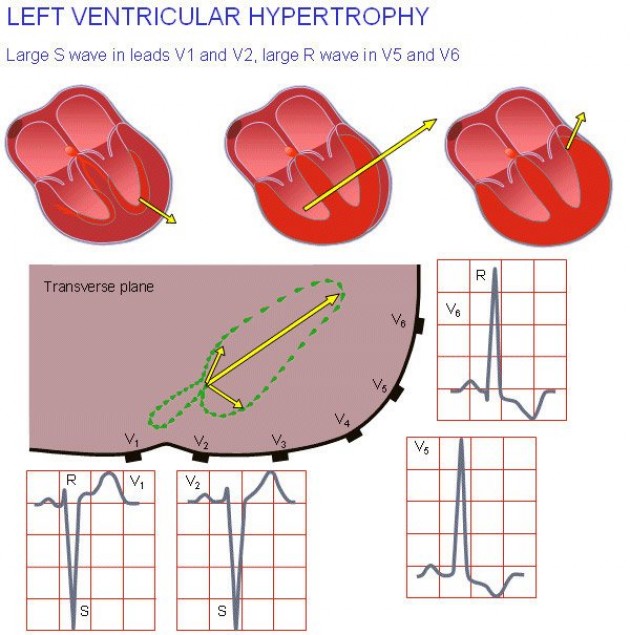
признаки гипертрофии левого желудочка на ЭКГ
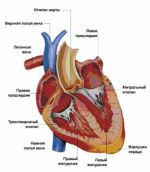
Закономерности автоматизма и проведения возбуждения в сердце
Работа сердца биологически определена его основными функциями: автоматизмом, возбудимостью, проводимостью и сократимостью, которые, в свою очередь, находятся в зависимости от нервной регуляции и гуморальных воздействий. Взаимосвязь этих функций обуславливает постоянную автоматическую деятельность сердца.
Автоматизм сердца осуществляется системой специальных мышечных клеток, составляющих узлы и проводящую систему. В этих мышечных образованиях, имеющих функции нервных волокон, происходят зарождение и выработка импульсов, приводящих мышцу сердца к возбуждению и сокращению.
Наибольшее число импульсов вырабатывается в синусовом узле (узел Киса-Фляка). Он расположен под эпикардом стенки правого предсердия у устья верхней полой вены. Его длина — 10-20 мм, ширина — 3-5 мм. В синусовом узле имеется два вида клеток: Р-клетки, вырабатывающие импульсы, и Т-клетки, проводящие импульсы. В синусовом узле и рядом с ним имеется множество нервных волокон симпатического и блуждающего нервов. Кровоснабжение узла происходит за счёт синоатриальной артерии, проходящей через центральную часть узла. Синусовый узел в нормальных условиях у взрослого человека образует 60-90 импульсов в минуту. Он является центром автоматизма первого порядка.
Импульс синусового узла по трём специализированным проводящим путям предсердий распространяется на миокард предсердий и достигает атриовентикулярного узла. Атривентикулярный узел (узел Ашоффа-Тавара) находится справа от межпредсердной перегородки над местом прикрепления трёхстворчатого клапана. Его длина — 5-6 мм, ширина — 2-3 мм. Он как и синусовый узел, состоит из Р- и Т-клеток, но Р-клеток в нём значительно меньше. Кровоснабжение узла осуществляется из сосуда, отходящего от правой венечной артерии. В определённых патологических условиях в вентрикулярном узле может вырабатываться 40-60 импульсов в минуту. Он является центром автоматизма второго порядка.
- Сердце спортсмена
- Как работает сердце спортсмена: роль …
- Сердце спортсмена считается здоровым …
- Спортивное сердце, чем оно отличается …
От атривентрикулярного начинается предсердно-желудочковый пучёк. Он проходит вдоль межжелудочковой перегородки, состоит из клеток Пуркинье, которые располагаются параллельными рядами и снаружи покрыты соединительно-тканной мембраной. Длина предсердно-желудочкового пучка — около 20 мм, кровоснабжение его происходит из артерии атривентрикулярного пучка. Предсердно-желудочковый пучёк делится на правую и левую ножки, каждая из которых идёт по соответствующей стороне межжелудочковой перегородке. Левая ножка дополнительно делится на две ветви: переднюю и заднюю. Конечное разветвление ножек предсердно-желудочкового пучка анастомозируют с клетками Пуркинье, расположенными под эндокардом желудочков. Клетки Пуркинье связаны непосредственно с сократительным миокардом желудочков. Клетки антриовентрикулярной системы являются центрами автоматизации третьего порядка. Центры автоматизма второго и третьего порядка подчинены ритмической деятельности синусового узла. Автоматическая функция водителя ритма атриовентрикулярного узла и системы предсердно-желудочкового пучка проявляются только при патологических изменениях. Импульс от водителя ритма приводит в возбуждение мышцы сердца в определённой последовательности.
В период возбуждения мышца не реагирует на другие импульсы, то есть обладает рефрактерностью. Мышца сердца воспринимает очередной импульс её возбуждения лишь после окончания фазы рефрактерности. Продолжительность этой фазы приблизительно равна продолжительности систолы желудочков.
Функция проводимости характеризуется распространением возбуждения по проводящей системе к миокарду. Возбуждение, начинаясь в синусовом узле, распространяется по трём специализированным путям сверху вниз на миокард сначала правого, а затем левого предсердия. В последующем импульс несколько задерживается в атриовентрикулярном узле и переходит по стволу и ножкам предсердно-желудочкового пучка, а затем по разветвлениям проводящей системы через синапсы на сократительный миокард, где возбуждение распространяется в 3-4 раза медленнее, чем по системе предсердно-желудочкового пучка.[20]