Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
- Почему возникает гинекомастия?
- Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
- Этиопатогенез
- Ожирение и беременность
- Как вылечить внутренний геморрой?
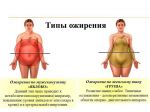
- Ожирение: причины
- Как начинается ожирение?
- Первичный прием
- Повторный прием
- Хирургические методы лечения ожирения у женщин, мужчин на морбидной стадии
- Контрольный прием
- Лечение
Почему возникает гинекомастия?
Андрогены принято называть мужскими половыми гормонами, а эстрогены — женскими, но на самом деле они присутствуют и у мужчин, и у женщин. Всё дело в соотношении. В мужском организме эстрогены вырабатываются в совсем небольшом количестве. Если их уровень по каким-то причинам повышается, а уровень тестостерона снижается, то возникает дисбаланс, который приводит в том числе к гинекомастии. В некоторые периоды жизни такие изменения гормонального фона — естественное явление:
- Сразу после рождения. В организме всех новорожденных присутствует много эстрогенов, полученных от матери. В результате более 50% мальчиков рождаются с увеличенной грудью. В течение двух-трех недель гинекомастия исчезает.
- Период полового созревания. У мальчиков он приходится на 12–14 лет. Из-за изменений в гормональном фоне может возникнуть гинекомастия, и она сохранится от шести месяцев до двух лет.
- Во второй половине жизни. У каждого четвертого мужчины в возрасте 50–80 лет можно обнаружить гинекомастию. Это происходит из-за постепенного снижения уровня тестостерона. В организме увеличивается количество жировой ткани, из-за этого усиливается выработка эстрогенов.
Закажите обратный звонок. Мы работаем круглосуточно Нажимая на кнопку "Жду звонка", я даю согласие на обработку персональных данных
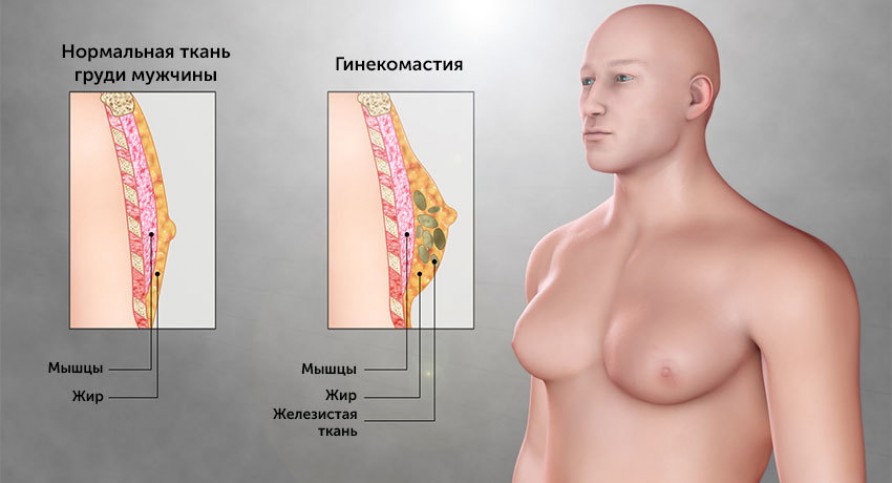
К другим факторам, способствующим развитию гинекомастии, относят:
- Ожирение. Когда в организме много жировой ткани, производится больше эстрогенов. Кроме того, в области молочных желез откладывается лишняя жировая ткань, поэтому может развиться и истинная, и ложная гинекомастия. В некоторых случаях от нее получается избавиться, сбросив вес.
- Гипогонадизм — ухудшение функции яичек, снижение выработки мужских половых гормонов. Это состояние может быть вызвано разными причинами, например, крипторхизмом (неопущением яичка в мошонку), синдромом Клайнфельтера (генетическое заболевание, когда у мужчины есть одна или несколько лишних X-хромосом), нарушением функции гипофиза.
- Травмы, воспаление яичек.
- Некоторые опухоли. Например, это могут быть новообразования яичек, гипофиза, надпочечников, которые вырабатывают гормоны.
- Гипертиреоз — состояние, при котором щитовидная железа вырабатывает чрезмерное количество гормонов.
- Тяжелое нарушение функции печени, цирроз (состояние, при котором нормальная ткань печени погибает и замещается фиброзной тканью). Гинекомастия возникает из-за гормональных нарушений, вызванных как поражением печени, так и применением лекарственных препаратов для борьбы с циррозом.
- Недоедание, голодание. Когда организм не получает достаточного количества необходимых питательных веществ, уровень тестостерона падает, а уровень эстрогенов остается прежним.
- Прием некоторых лекарств: антиандрогенов, препаратов для лечения ВИЧ, антидепрессантов, антибиотиков, противоопухолевых препаратов и др.
- Применение анаболических стероидов. Эти препараты относятся к сильнодействующим, и их нельзя приобрести просто так. Но некоторые люди достают их нелегально и используют, чтобы быстро нарастить мышцы.
- Вредные привычки: употребление алкоголя, наркотиков.
- Почечная недостаточность. У половины мужчин, находящихся на диализе («искусственная почка»), возникают гормональные нарушения, которые приводят к гинекомастии.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
- Абдоминальное ожирение: что это такое …
- Ожирение по женскому типу у мужчин: причины
- Абдоминальный тип ожирения у женщин …
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Этиопатогенез
Этиология ожирения является очень сложной и окончательно не выясненной проблемой.
Проводятся исследования влияния генов-кандидатов: рецепторный ген к лептину, гены, кодирующие формирование β2- и β3-адренорецепторов, липопротеинлипазы, ген карбоксипептидазы E и многих других. Проводится изучение значения так называемых PPAR-y-рецепторов, которые участвуют в обмене глюкозы и жира. В настоящее время проводится изучение взаимодействия различных эндогенных веществ, которые оказывают влияние на пищевое поведение и обмен веществ: лептин, инсулин, грелин, холецистокинин и многие другие.
Однако объяснить возникновение ожирения с каким-либо определенным дефектом в функциональной системе, которая имеет влияние на пищевое поведение, на современном этапе не удается.
Ведущей причиной ожирения является длительно сохраняющийся положительный энергетический баланс. При этом нарушается метаболическая гибкость жировой ткани или способность организма перенаправлять источники энергии во время голодания и, наоборот, при употреблении пищи. Кроме того, имеется зависимость метаболической гибкости от способности жировой ткани к расширению.
Увеличение объема жировой ткани является главным звеном в метаболической гибкости, которая необходима для приспособления к изменениям в режиме питания, окружающей температуре, физической активности и другим факторам окружающей среды.
В настоящий период времени основные усилия по изучению возникновения ожирения направлены на экзогенные этиологические факторы:
- высококалорийное питание, которое превышает потребность организма по калорийности энергетические затраты организма в течение суток;
- чрезмерное содержание жиров в рационе питания;
- систематическая низкая физическая активность.
К продуктам питания, которые содержат повышенное количество калорий, растительных и животных жиров относятся: масло, жирные сорта мяса, различные колбасы, орехи и др. Повышенное количество легко усваиваемых углеводов содержится в сахаре, кондитерских и хлебобулочных изделиях, алкогольных напитках.
Дисбаланс соотношения жиров, белков и углеводов в рационе питания выявляется почти у половины населения и обусловлен преобладанием жиров (50–60 %) в рационе питания, при этом отмечается снижение употребления углеводсодержащих продуктов, в состав которых входят трудно перевариваемые пищевые волокна.
Преобладание жиров в рационе питания, энергетическая ценность которых почти в 2 раза выше, чем у белков и углеводов, приводит к увеличению массы тела. Жиры обладают более высокой энергоемкостью, высокой энергетической ценностью, обладают склонностью к накоплению и незначительной способностью снижать аппетит.
Чрезмерное потребление белков, жиров и углеводов способствуют накоплению жировой ткани.
Возникновение абдоминального ожирения (центрального, висцерального) сопровождается инсулинорезистентностью и, как следствие, гиперинсулинемией. Длительная гиперинсулинемия является ведущим фактором риска развития дислипидемии и эндотелиальной дисфункции, а далее, как цепной реакции: артериальной гипертензии, гипертрофии левого желудочка, хронической сердечной недостаточности. Помимо того, инсулинорезистентность предрасполагает к развитию сахарного диабета 2-го типа и гестационного сахарного диабета.
Низкий уровень адипонектина свидетельствует о нарушении метаболизма в организме пациента.
Увеличение объема каждой жировой клетки, при котором стабильно сохраняется их количество, приводит к гипертрофическому ожирению.
Гиперпластическое ожирение характеризуется значительным увеличением количества адипоцитов и развивается с детского возраста.
При смешанном ожирении, помимо увеличения количества адипоцитов, наблюдается и увеличение их объема за счет содержания жира приблизительно в 3 раза.
Ожирение и беременность
Женщины с избыточным весом и ожирением составляют более 20% всех случаев беременности. Если беременность все же наступила на фоне избыточного веса (самостоятельно или в программах ВРТ), то сохраняется повышенный риск в отношении течения беременности, ее исходов, а так же перинатальных осложнений (период с 22 недели беременности до 7 дней после родов) со стороны плода/новорожденного. Ведение женщин с избыточным весом происходит совместно акушером-гинекологом и эндокринологом, при необходимости – терапевтом, кардиологом, сомнологом (при наличии апноэ во сне).
Для беременных с ожирением характерно отсутствие прибавки в весе или даже потеря в весе в I триместре беременности и медленный прирост в начале II триместра (по 200 г в неделю), с максимальной прибавкой в 21-28 недели (450 г в неделю), в III триместре – увеличение происходит не более, чем на 300-350 г в неделю.
Беременным с избыточным весом/ожирением (по ИМТ более 25 кг/м2 или 30 кг/м2) рекомендуется прибавка в весе не более 5-11 кг за весь период беременности!
Беременные, у которых имеет место избыточная прибавка в весе во время беременности преимущественно за счет жирового компонента, особенно в первом и втором триместрах вследствие неадекватного питания (избыточного потребления с пищей калорий), входят в группу высокого риска по развитию осложнений течения и исходов беременности, гипогалактии (снижение функции молочных желез, проявляющееся в виде недостаточной выработки молока) и послеродовой задержке снижения массы тела или даже увеличения веса, последующего риска сердечно-сосудистых и метаболических заболеваний, рака молочной железы.
Так, со стороны женщины во время беременности при наличии ожирения повышается риск развития инсулинорезистентности и сахарного диабета (гестационный сахарный диабет), артериальной гипертензии и связанных с этим осложнений (преэклампсия — нарушение мозгового кровообращения, что может привести к отеку мозга, повышению внутричерепного давления, функциональным нарушениям нервной системы), нарушению маточно-плацентарного кровотока и развитию хронической гипоксии плода (низкое содержание кислорода в организме), самопроизвольному прерыванию беременности, внутриутробной гибели плода, преждевременным разрывом плодных оболочек и отхождению околоплодных вод, аномалиям сократительной способности матки (родовой деятельности), перинашиванием беременности, увеличением частоты родоразрешения путем кесарева сечения, риском послеродовых инфекций, кровотечений, тромбозов и др.
У детей, рожденных от матерей с ожирением/избыточным весом, повышен риск врожденных пороков развития, задержки роста плода или макросомии (опережение размеров плода при доношенной беременности), нарушения обмена веществ на момент рождения (низкий уровень глюкозы крови, желтуха и др.), что может привести к неонатальным (после рождения) осложнениям.
Беременные, особенно с ожирением/избыточным весом, входят в группу высокого риска тяжелого дефицита витамина Д, что увеличивает вероятность развития осложнений течения и исходов беременности: сахарный диабет во время беременности – гестационный СД; преэклампсия; преждевременные роды; инфекции; кесарево сечение; остеопороз, а так же повышается риск развития рахита у ребенка (заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточной минерализацией костей).
- Абдоминальное ожирение у женщин причины …
- Абдоминальное ожирение: что это такое …
- Абдоминальное ожирение у женщин – Блог …
Основа для развития патологии обмена веществ, ожирения и инсулинорезистентности у плода генетически и эпигенетически (пищевое поведение матери во время беременности!, метаболические расстройства у матери) программируется еще на этапе зачатия и может передаваться следующему поколению.
Наличие у матери ожирения приводит к изменению эпигенетической среды развивающегося эмбриона/плода (влияние окружающей среды, гормональных и биохимических процессов на активацию ряда генов, в т.ч. патологических), что отражается на его внутриутробном росте и развитии.
Негативное влияние материнского ожирения/избыточного веса благодаря эффекту «внутриутробного программирования» негативно отражается на последующих этапах жизни потомства – в детском, подростковом и взрослом возрасте – и проявляться развитием ряда тяжелых заболеваний, таких как ожирение, метаболический синдром, сахарный диабет, сердечно-сосудистые осложнения!
Как вылечить внутренний геморрой?
Внутренний геморрой редко доставляет неприятные ощущения и малозаметен. Узлы располагаются под слизистой оболочкой прямой кишки, поэтому пациент не может их увидеть или пощупать. Однако тромбоз развивается и в таких «тихих» узлах. Заподозрить наличие заболевания можно по наличию крови во время дефекации (в т. ч. на туалетной бумаге), болевым ощущениям разной интенсивности, изредка возникающему чувству неполного опорожнения кишечника, зуду в области ануса. Запущенные геморроидальные узлы выпадают, и тогда консервативным лечением уже не обойтись. Методика лечения зависит от стадии заболевания. На ранних стадиях можно обойтись консервативными методами, на поздних показано малоинвазивное или хирургическое вмешательство.
Рисунок 5 — Геморроидальные узлы располагаются внутри или/и снаружи.
Какие лекарства используются при лечении геморроя?
Препараты подбираются в зависимости от стадии заболевания.
- На 1 стадии заболевания эффективны свечи и мази, способные нормализовать кровообращение, облегчить боль, снять воспаление, расслабить стенки прямой кишки и сфинктер: Гепатромбин, Анузол, Фитор, Проктоседил, Релиф, свечи с облепиховым маслом, Проктозан.
- На 2 стадии применяются более сильные препараты: Эскузан, Детралекс, Этамзилат, Неуфлан, метилурациловая мазь.
- На 3 и 4 стадиях основной эффект дает хирургическое вмешательство. В дополнение к нему используются Гепатромбин, Троксевазин, Преднизолон, Мафинид.
- Для нормализации пищеварения применяются слабительные или закрепляющие препараты, бактериальные комплексы (пробиотики, симбиотики), ферменты, средства для улучшения перистальтики.
- Для повышения работоспособности вен и снижения воспаления в геморроидальных узлах используются флеботропные препараты, например, Гливенол.
Геморрой, как и другие заболевания, не признает самолечения. Все препараты должен назначать врач. Даже если лекарство отлично помогает вашим родственника и знакомым, вполне возможно, что лично вам оно навредит.
В процессе поиска способов, как вылечить геморрой без операции, пациенты неизбежно сталкиваются с различными народными методами. Относиться к ним нужно очень осторожно. Подумайте, готовы ли вы наносить на воспаленные геморроидальные узлы яблочный уксус, лимонный или луковый сок, вставлять в анус дольки чеснока. Перед применением сборов или отваров трав убедитесь в отсутствии аллергии на них. Применение трав, масел, шротов и настоек может помочь снять воспаление, однако не вылечит варикозные изменения. В результате болезнь будет замаскирована и только усугубится.
Рисунок 6 — Чтобы вылечить геморрой при беременности, обязательно консультируйтесь с врачом
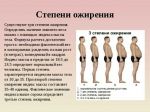
Ожирение: причины
Одна из основных причин, которая приводит к появлению лишних килограммов, – это переедание (чрезмерное употребление сладкого, мучного, жареного и т.д.) в совокупности с малоподвижным образом жизни. Человек начинает переедать по нескольким причинам:
- стрессовые ситуации;
- депрессии и плохое настроение;
- привычка есть перед телевизором или на рабочем месте;
- привычка есть по ночам;
- любовь к вкусной пище.
Возраст также является критерием развития ожирения. Чем старше человек становится, тем проще и легче он набирает вес в результате того, что замедляется обмен веществ.
Кроме переедания есть еще причины, которые приводят к ожирению:
- эндокринные заболевания, связанные с заболеваниями и нарушениями гормонального фона;
- наследственная предрасположенность;
- физиологическое состояние (беременность, лактация, климактерический период);
- низкий уровень метаболизма;
- заболевания нервной системы, в частности болезни мозга, которые контролируют вопросы пищевого поведения;
- вредные привычки и нарушение сна;
- прием лекарственных средств (гормональные препараты, антидепрессанты и т.д.).
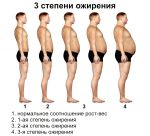
Как начинается ожирение?
Избыточная масса тела начинает проявлять себя тем, что человеку становится недостаточным то количество еды, которое раньше удовлетворяло чувство голода. Человек начинает есть все больше и больше, что вызывает увеличение массы тела. И если вовремя не остановиться, то ситуация может стать критической.
Бороться необходимо не только с нежелательными килограммами, но и с привычками. Комплексное профессиональное лечение включает серьезную работу над собой и изменение привычек.
Как и чем лечить ожирение? Для борьбы с ожирением есть одна общая схема, которая считается наиболее эффективной. В эту схему входят диета, спорт и психологическая работа. Но чтобы лечение принесло результат, необходимо разработать индивидуальную схему.
Ожирения церебрального типа поддаются воздействию также путем консервативного медикаментозного лечения, коррекции питания и включения в образ жизни интенсивной физической нагрузки.
На морбидной стадия ожирения наиболее эффективным методом лечения может стать хирургическое вмешательство. Но для того чтобы рекомендовать этот радикальный метод, необходима тщательная диагностика.
Первичный прием
В нашей клинике первичный прием при лечении проблемы ожирения начинается с подробной консультации у врача-эндокринолога. Также доктор проводит осмотр пациента: снимает мерки, производит взвешивание и определяет степень ожирения согласно современной классификации.
В каждом индивидуальном случае доктор назначает набор анализов и обследований:
- биохимический анализ крови;
- анализ мочи;
- гормональное исследование функции щитовидной железы, углеводного обмена
- при необходимости — консультации смежных специалистов: гинеколога, уролога, гастроэнтеролога, если есть необходимость — психотерапевта;
- Абдоминальное ожирение — причины …
- Тип ожирения: Ожирение — Википедия …
- Тип ожирения гиноидный – Ожирение 1-2-3 …
Обследования при ожирении должны выявить все сопутствующие заболевания, чтобы доктор мог назначить комплексный и максимально подходящий курс.
Повторный прием
В зависимости от результатов анализов и индивидуальных особенностей пациента, назначаются:
- медикаментозное лечение лекарственными препаратами;
- дополнительные процедуры (массажи, обертывания и т.д.).
Лечение может предусматривать дополнительные обследования в процессе для коррекции курса.
Хирургические методы лечения ожирения у женщин, мужчин на морбидной стадии
В качестве хирургического вмешательства могут быть применены бандажная гастропластика и липосакция. Что конкретно будет назначено и проведено, определяет только врач.
Контрольный прием
Похудение под контролем специалиста – это длительный процесс. План медикаментозного или хирургического лечения ожирения после обследования предусматривает регулярные визиты к врачу через установленное доктором.
Результаты всегда строго индивидуальны, но при точном соблюдении плана лечения возможно улучшение качества жизни, то есть нормализации веса, достижение комфортного (здорового) самочувствия, позитивные изменения самооценки, настроения, внешнего вида и так далее.
Сами правила профилактики достаточно просты и понятны, но не всегда легко выполнимы.
К основным правилам профилактики относятся:
- здоровое, правильное и сбалансированное питание, то есть употребление в пищу продуктов с большим содержанием клетчатки и белков и с умеренным содержанием полезных жиров и медленных углеводов;
- регулярные занятия физкультурой (длительные пешие прогулки, легкий бег и пр.) в соответствии с состоянием здоровья и индивидуальными показателями.
Режим и содержание питания при проблеме ожирения (избыточной массе тела) поможет подобрать лечащий врач, физическую нагрузку – персональный тренер (не без контроля врача, конечно).
Только осознанное и ответственное отношение к своему здоровью позволит избавиться от лишних килограммов и стать здоровым в физическом и психологическом плане человеком.
Как определить проблему ожирения и как вылечиться? Обращайтесь в клинику «Энерго». Для записи на прием к специалисту нашего медицинского центра вы можете воспользоваться специальной формой на сайте или позвонить по телефону, указанному на данной странице.
Лечение
Лечение направлено на устранение причин учащенного сердцебиения и проводится комплексно. В первую очередь исключаются факторы, вызывающие тахикардию: запрещается пить крепкий кофе, чай, алкогольные напитки, есть шоколад, курить. Рекомендуется нормализовать эмоциональное состояние и избегать излишних физических нагрузок.
В комплекс лечения основного заболевания добавляются успокоительные средства и дополнительные препараты, нормализующие работу сердечной мышцы.
Если тахикардия вызвана структурными изменениями в сердце или нарушением выработки гормонов и не поддается медикаментозному лечению, больному может быть предложено хирургическое вмешательство: радиочастотная катетерная абляция, установка кардиостимулятора, удаление опухолей при их наличии. В любом случае схема лечения назначается врачом-кардиологом после консультации с другими специалистами.
Важно! Лекарства, корректирующие сердечный ритм, нельзя принимать без назначения врача, неправильный подбор терапии может лишь усугубить болезнь.